- Auteur Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:26.
- Laatst gewijzigd 2025-01-24 09:05.
Zo'n vreugdevolle gebeurtenis als een langverwachte zwangerschap kan helaas sommige onaangename momenten overschaduwen. Het kunnen bijvoorbeeld exacerbaties van chronische ziekten zijn tegen de achtergrond van hormonale veranderingen in het lichaam. En alleen rekening houdend met de invloed van extragenitale pathologie op zwangerschap, kun je met succes een gezonde baby baren en baren zonder je eigen gezondheid of zelfs je leven in gevaar te brengen.
Wat is extragenitale pathologie bij zwangere vrouwen
Alle ziekten, syndromen en aandoeningen van een zwangere vrouw die niet van gynaecologische aard zijn en geen obstetrische complicaties zijn, worden ingedeeld in één groep, die "extragenitale pathologieën" (EGP) wordt genoemd.

Dit roept een logische vraag op: zijn er veel zwangere vrouwen met extragenitale pathologie? De statistieken in dit opzicht zijn niet erg bemoedigend. hoeDe praktijk leert dat het aantal vrouwen met chronische ziekten elk jaar alleen maar groeit. Tot op heden verloopt slechts ongeveer 40% van de zwangerschappen zonder complicaties. De dreiging van abortus en late toxicose zijn de twee meest voorkomende problemen die worden waargenomen bij mensen met extragenitale pathologie. Maar naast deze zijn er nog andere ziekten die ook tot EGP behoren.
Ziekten die vallen onder het concept van "extragenitale pathologie":
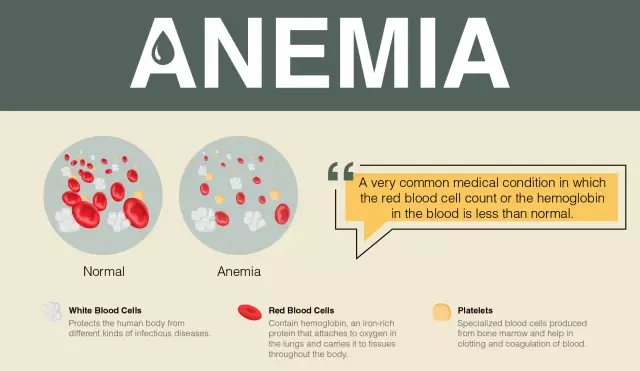
- ernstige bloedarmoede;
- arteriële hypertensie;
- myocarditis;
- hartafwijkingen;
- reuma;
- leverziekte;
- nierziekte;
- ziektes van bindweefsel;
- ziekten van het maagdarmkanaal;
- luchtwegaandoeningen;
- virale hepatitis en infecties.
Laten we stoppen en elk van de groepen ziekten nader bekijken. Dit zal helpen om beter te begrijpen hoe zwangerschap en bevalling gaan met extragenitale pathologie en welke speciale maatregelen in elk afzonderlijk geval moeten worden genomen.
Ziekten van het cardiovasculaire systeem
Ziekten uit deze groep komen voor bij 2-5% van de zwangere vrouwen. Als een hart- en vaatziekten wordt ontdekt, moet een zwangere vrouw onmiddellijk contact opnemen met een plaatselijke therapeut. Op basis van de resultaten van de onderzoeken zal de arts beslissen over de mogelijkheid om een zwangerschap te dragen of te beëindigen.

Indien vermisternstige extragenitale pathologie (ontwikkeling van hartfalen graad 3-4 met hartkloppingen en kortademigheid bij minimale inspanning of in rust), dan zijn er geen voorwaarden voor een miskraam. In dergelijke gevallen wordt alleen de noodzakelijke medische therapie gekozen, die zal helpen de stabiliteit van de moeder en de ongeboren baby te behouden.
Reuma tijdens de zwangerschap
In het geval van een verergering van reuma is de kwestie van het verlengen van de zwangerschap zeer acuut. Als het probleem zich in het eerste trimester manifesteert, wordt besloten om de zwangerschap af te breken, omdat in dit geval medicijnen nodig zijn die onverenigbaar zijn met de verdere ontwikkeling ervan in de vroege stadia.
Als extragenitale pathologie in de vorm van reuma zich gedurende een periode van meer dan 24 weken heeft gemanifesteerd, wordt succesvolle behandeling mogelijk met behoud van het leven van het ongeboren kind.
De aanwezigheid van deze ziekte gaat in 40% van de gevallen echter gepaard met late toxicose, mogelijke foetale hypoxie en het ontstaan van een hoog risico op abortus. Pasgeborenen zijn daarentegen bijzonder vatbaar voor allergieën en infectieziekten.
Hypertensie
Zwangerschap op de achtergrond van extragenitale pathologie in de vorm van hypertensie komt vrij vaak voor. Een verhoging van de bloeddruk kan een vroeggeboorte veroorzaken of een van de oorzaken worden van placenta-abruptie. 40% van de zwangere vrouwen met hypertensie lijdt aan manifestaties van late toxicose, die foetale hypoxie kunnen veroorzaken.
In afwezigheid van complicaties in het formuliercoronaire insufficiëntie, placenta-abruptie, cerebrovasculaire accidenten "hypertensie" (als een extragenitale pathologie) en "zwangerschap" zijn redelijk verenigbare concepten. Het enige is dat de aanstaande moeder de werk- en rustregimes zoveel mogelijk in acht moet nemen en de inname van zout moet beperken (niet meer dan 5 mg per dag).
Hypotensie
Het verlagen van de bloeddruk tijdens de zwangerschap brengt niet minder risico's met zich mee dan het verhogen ervan. Vrouwen met extragenitale pathologie in de vorm van hypotensie lopen op elk moment een hoog risico op spontane abortus. Ze kunnen problemen hebben die verband houden met schendingen van de aanhechting en scheiding van de placenta, evenals complicaties van het geboorteproces. Bovendien kunnen er vertragingen zijn in de ontwikkeling van de foetus als gevolg van een slechte bloedstroom in de placenta.
Aritmie
Er zijn drie hoofdtypen ziekten: atriale fibrillatie, extrasystolen en paroxysmale tachycardie.
Atriale fibrillatie is het gevaarlijkst, omdat het kan leiden tot hartkloppingen en hartfalen. Ook bij deze ziekte wordt een groot percentage mortaliteit waargenomen: perinataal - 50%, maternale - 20%. Daarom wordt, wanneer atriumfibrilleren wordt gedetecteerd, besloten om via keizersnede te bevallen, natuurlijke bevalling is verboden.
Extrasystole vereist meestal geen speciale behandeling en brengt niet veel gevaar met zich mee. In de regel wordt het waargenomen in de laatste maanden van de zwangerschap (derde trimester), en het uiterlijk wordt veroorzaakt door een stijging van het middenrif enemotionele opwinding tijdens de bevalling.
Paroxysmale tachycardie is zeer zeldzaam en heeft een reflexmatig karakter. Tekenen van de ziekte kunnen duizeligheid, zwakte, pijn in het hart, misselijkheid zijn. Om de toestand te verbeteren, worden meestal sedativa gebruikt.
Ziekten van de nieren en urinewegen
Extragenitale pathologie bij zwangere vrouwen in het gebied van de urinewegen manifesteert zich meestal in de vorm van urolithiasis of pyelonefritis.
Urolithiasis
Het gaat gepaard met pijn in de onderrug, ongemak en pijn bij het plassen. Daarnaast kunnen misselijkheid, braken, constipatie en in het geval van pyelonefritis, koorts en ontstekingsveranderingen in het bloed optreden.
Ongeacht de zwangerschapsduur kan indien nodig een operatie worden gepland. Als na hun implementatie en een medicamenteuze behandeling de functionaliteit van de nieren wordt hersteld, blijft de zwangerschap behouden.
Acute zwangerschapspyelonefritis
Meestal treedt de ziekte op gedurende een periode van ongeveer 12 weken, hoewel het tijdens de zwangerschap kan worden waargenomen. Deze extragenitale pathologie gaat gepaard met koorts en koude rillingen.
De behandeling wordt uitgevoerd in een ziekenhuis met antibacteriële medicijnen. Aan het einde van de kuur moet een zwangere vrouw uroantiseptica van plantaardige oorsprong (nierthee, enz.) nemen.
Als er geen complicaties zijn, zijn verdere zwangerschap en bevalling normaal.
Glomerulonefritis
Glomerulonefritis isernstige extragenitale pathologie, waarbij verlenging van de zwangerschap gecontra-indiceerd is, omdat dit leidt tot de ontwikkeling van nierfalen.
Gelukkig is de ziekte vrij zeldzaam onder zwangere vrouwen - slechts in één geval op duizend.
Gastro-intestinale ziekten
Extragenitale pathologie in de vorm van ziekten van het maagdarmkanaal is geen contra-indicatie voor zwangerschap. Vrouwen die gastritis, duodenitis of zelfs een maagzweer hebben, kunnen veilig een gezonde baby dragen en baren.
Het enige dat een probleem kan zijn voor een zwangere vrouw is reflux. Vanwege hen ontwikkelt de aanstaande moeder brandend maagzuur, dat elke maand toeneemt tot de geboorte. Bovendien kan een zwangere vrouw last hebben van constante constipatie.

Meestal wordt brandend maagzuur waargenomen vanaf de 20e tot 22e week van de zwangerschap, maar op dit moment is het periodiek en gaat het snel voorbij. Na 30 weken klaagt elke derde vrouw erover, en dichter bij de bevalling neemt dit aantal toe, en drie op de vier zwangere vrouwen ervaren onaangename symptomen.
Wat betreft constipatie, hun aantal neemt ook toe tegen het einde van de zwangerschap. Het is hoogst onwenselijk om een dergelijke aandoening toe te staan, omdat het het algemene welzijn van een zwangere vrouw kan verslechteren en de samentrekkende functie van de spieren van de baarmoeder kan beïnvloeden. En hard persen tijdens stoelgang kan baarmoedertonus veroorzaken en leiden tot voortijdige zwangerschapsafbreking.
De belangrijkste en meest effectieve manier om zich te ontdoen vanvan de hierboven beschreven problemen is een speciaal dieet dat voedingsmiddelen bevat die een licht laxerend effect hebben (bieten, pruimen, tarwezemelen, enz.), evenals bifidobacteriën (kefir).
Luchtwegaandoeningen
Verkoudheid veroorzaakt in de regel geen significante schade aan een zwangere vrouw en haar foetus. Maar met bronchitis en longontsteking is het iets erger.

Acute en chronische bronchitis
Bronchitis wordt gekenmerkt door schade aan het bronchiale slijmvlies en is een ontstekingsziekte. Het gaat gepaard met pijn op de borst, hevig hoesten en in sommige gevallen ernstige symptomen van intoxicatie.
Chronische bronchitis is niet de reden waarom voortzetting van de zwangerschap onmogelijk is. De aanwezigheid van kleine complicaties in de vorm van kortademigheid bij minimale inspanning of ademhalingsfalen van de eerste graad is ook toegestaan. Maar het is de moeite waard om van tevoren te bedenken dat zo'n zwangerschap moeilijk zal zijn.
In geval van respiratoire insufficiëntie van de tweede of derde graad, wordt besloten de zwangerschap te beëindigen om de gezondheid en het leven van de vrouw te behouden.
Acute en chronische longontsteking
Longontsteking is een inflammatoire infectieziekte die de longen aantast. Het gaat gepaard met hoge koorts en andere symptomen, afhankelijk van het type ziekteverwekker en de reactie van het lichaam van de zwangere vrouw erop.
Opname van zwangere vrouwen met extragenitale pathologie in de vorm van longontsteking is verplicht!De behandeling wordt uitgevoerd onder toezicht van een huisarts en een verloskundige-gynaecoloog.
Astma
Voor de hand liggende symptomen van deze ziekte zijn astma-aanvallen die 's nachts of' s morgens optreden en gepaard gaan met een sterke droge hoest en expiratoire dyspneu. De aanval eindigt met het ophoesten van een kleine hoeveelheid etterig sputum.
Milde tot matige bronchiale astma is geen indicatie voor abortus, maar het kan vroeggeboorte, late toxicose, zwakke weeën en bloedingen tijdens het geboorteproces veroorzaken.
Leverziekte
Door een verminderde inactivatie van oestrogeen in de lever kunnen chronische ziekten zoals cirrose en hepatitis onvruchtbaarheid veroorzaken. Als er toch een zwangerschap optreedt, is de kans op een gunstig resultaat zeer klein. In dergelijke gevallen eindigt het vaak in vroeggeboorte, de geboorte van dode kinderen, evenals een hoog percentage moedersterfte tijdens het geboorteproces. Bovendien kan een vrouw tijdens de zwangerschap leverfalen ontwikkelen.
Als voor de 20e week een verergering van chronische ziekten werd vastgesteld, wordt de zwangerschap afgebroken. Als er meer dan 20 weken zijn verstreken, wordt al het mogelijke gedaan om het te verlengen, aangezien een abortus de situatie alleen maar kan verergeren.
Als chronische leveraandoeningen niet verergeren tijdens de zwangerschap, zijn er geen aanwijzingen voor beëindiging en is het percentage van een succesvolle uitkomst bijna hetzelfde als bij gezonde vrouwen.
Endocriene ziekten
Aan de meestenveel voorkomende endocriene ziekten zijn diabetes mellitus, thyreotoxicose en hypothyreoïdie. Laten we ze allemaal eens nader bekijken.

Diabetes
De ziekte wordt gekenmerkt door onvoldoende insuline of onvoldoende effectiviteit, wat resulteert in koolhydraatintolerantie en stofwisselingsstoornissen. In de toekomst kunnen veranderingen in de organen en weefsels van het lichaam worden waargenomen.
Diabetes mellitus manifesteert zich in de vorm van gewichtsverlies, slechtziendheid, jeukende huid, polyurie, dorst. Voor een nauwkeurige diagnose van de ziekte is het noodzakelijk om tests voor bloedsuiker te doorstaan, evenals een urinetest.
Vrouwen met diabetes tijdens de zwangerschap worden minstens drie keer opgenomen in het ziekenhuis: in de beginfase, binnen 20-24 weken en na 34-36 weken.
Diabetes mellitus (als een extragenitale pathologie) en zwangerschap zijn goed verenigbaar. De ziekte is geen indicatie voor abortus, en de geboorte van een kind is zowel op natuurlijke wijze als met behulp van een keizersnede toegestaan.
Het enige waar u rekening mee moet houden: een zwangere vrouw moet minstens 2-4 keer per maand door artsen worden getest en onderzocht.
Thyrotoxicose
De ziekte wordt geassocieerd met veranderingen in de schildklier: de vergroting en hyperfunctie ervan. Thyrotoxicose gaat gepaard met een sterke hartslag, zweten, vermoeidheid, een warm gevoel, slaapstoornissen, trillende handen en verhoogde bloeddruk. Als gevolg hiervan kan de ziekteernstige toxicose en miskraam veroorzaken.
Bij een milde vorm van thyreotoxicose is zwangerschap relatief normaal, bij een matige en ernstige vorm wordt besloten deze te beëindigen.
Tijdens het geboorteproces worden alle noodzakelijke maatregelen genomen om mogelijke bloedingen te voorkomen.
Hypothyreoïdie
De ziekte wordt ook geassocieerd met schildklieraandoeningen die het gevolg zijn van een operatie of aangeboren afwijkingen zijn.
Tijdens hypothyreoïdie kunnen metabool-hypothermische of cardiovasculaire syndromen, evenals oedemateuze en huidveranderingen worden waargenomen. De ziekte heeft niet het beste effect op het ongeboren kind: het kan aangeboren afwijkingen hebben of een achterstand in de mentale ontwikkeling hebben.
In aanwezigheid van matige en ernstige vormen van de ziekte zijn zwangerschap en bevalling gecontra-indiceerd.
Virale infecties
De aanwezigheid van virale infecties tijdens de zwangerschap kan niet alleen de gezondheid van de aanstaande moeder schaden, maar ook haar ongeboren baby.

ARVI en griep
Zoals hierboven vermeld, heeft een acute respiratoire virale infectie (ARVI) geen grote invloed op de ontwikkeling en gezondheid van de foetus. Maar wanneer een verkoudheid in griep verandert, bestaat het risico op complicaties die een abortus kunnen veroorzaken. Dit geldt met name voor een ernstige vorm van de ziekte in het eerste en tweede trimester van de zwangerschap, omdat het een teratogeen effect heeft opfruit.
Mazelen rubella
Preventie van extragenitale pathologie in de vorm van rubella moet zelfs vóór de zwangerschap worden uitgevoerd. Het bestaat uit verplichte routinevaccinatie, die zelfs in de kindertijd of adolescentie wordt uitgevoerd.
Het mazelen-rubellavirus kan de placenta passeren en heeft tot 16 weken een embryotoxisch en teratogeen effect op de foetus. Tegelijkertijd kunnen aangeboren afwijkingen worden waargenomen, zelfs bij kinderen van moeders die niet ziek werden, maar gewoon contact hadden met mensen met rubella.
De ziekte wordt gekenmerkt door de volgende symptomen: gezwollen lymfeklieren, langdurige koorts, trombocytopenie, gewrichtssyndroom, hepatomegalie.
Mazelen-rubella in het eerste trimester van de zwangerschap is een indicatie voor de verplichte beëindiging ervan.
Herpes
HSV (herpes simplex-virus) kan de placenta passeren en schade toebrengen aan het centrale zenuwstelsel, het hart en de lever van de foetus. Als gevolg hiervan kan een geboren kind achterblijven in de mentale ontwikkeling of verkalkingen in de hersenen hebben, microcefalie.
Het virus is het gevaarlijkst in het eerste trimester, omdat het een onherstelbaar effect heeft op het ongeboren kind en de zwangerschap moet worden afgebroken. Herpes in het derde trimester wordt een voorwaarde voor een spoedbevalling door middel van een keizersnede.
Behandeling van extragenitale pathologie bij zwangere vrouwen
Zoals we al hebben ontdekt, omvat het concept van extragenitale pathologie veel ziekten. Daarom wordt het duidelijk dat er niet één manier is om het te behandelen.bestaan. Alle noodzakelijke therapie wordt uitgevoerd op basis van het type ziekte, de ernst ervan, de aan- of afwezigheid van exacerbaties in een van de trimesters, enzovoort.

Welke medicijnen moeten worden ingenomen als extragenitale pathologie wordt waargenomen? Voor een miskraam worden sommige medicijnen voorgeschreven, voor infectieuze, virale, ontstekingsziekten, totaal verschillende. U mag in geen geval zelfmedicatie gebruiken. Alleen een verantwoordelijke arts (gynaecoloog, internist, endocrinoloog en anderen) heeft het recht om een beslissing te nemen en de inname van een bepaald medicijn voor te schrijven.
Preventie van EGP
Preventie van extragenitale pathologie is in de eerste plaats het identificeren van mogelijke chronische ziekten. In een tijd waarin sommigen zich terdege bewust zijn van alle gezondheidsproblemen, kan een verergering van een ziekte tijdens de zwangerschap voor anderen als een echte verrassing komen. Daarom adviseren veel verloskundigen-gynaecologen om ook in de planperiode een volledig medisch onderzoek te ondergaan.
Het volgende moment is de zwangerschap zelf. In aanwezigheid van extragenitale pathologie kan het worden opgelost of gecontra-indiceerd. In zowel het eerste als het tweede geval (indien de vrouw weigert de zwangerschap af te breken) is het noodzakelijk om zich aan te melden bij de betreffende specialist en hem minimaal één keer per maand te bezoeken. Dit zal helpen om mogelijke complicaties op tijd op te merken en ze te elimineren.
Bovendien kan een zwangere vrouw gepland worden aangebodenziekenhuisopnames. Je moet ze niet weigeren om jezelf en je ongeboren baby te beschermen tegen negatieve gevolgen.
Een gemakkelijke zwangerschap voor jou, wees gezond!